Vezi detalii
CITESTE MAI MULTRezumat
Pandemia COVID-19 este o boala infectioasa cauzata de coronavirusul cel mai recent descoperit. Se manifesta prin sindromul respirator viral acut sever Coronavirus-2 (SARS-CoV-2). Tratamentele eficiente, bazate pe dovezi pentru COVID-19 sunt limitate.
Terapia cu fotobiomodulare (PBMT) este un tratament asociat cunoscut pentru gestionarea durerii, edemului si inflamatiei cu vindecarea afectiunilor musculoscheletale. PBMT utilizeaza laser cu scanner MLS pentru a genera o cascada de reactii fotochimice care duc la efecte antiinflamatorii locale si sistemice la mai multe niveluri; stimuland vindecarea.
Numeroase studii empirice ale PBMT la pacientii cu boli pulmonare, cum ar fi pneumonia, BPOC si astmul, sugereaza ca PBMT este un tratament adjuvant sigur si eficient.
Recenzii sistematice recent efectuate, precum si studiul clinic preliminar prezentat in cele ce urmeaza, sugereaza ca PBMT poate fi aplicat tesutului pulmonar la pacientii cu COVID-19.
A. Introducere
Pandemia COVID-19 prezinta raspandire globala, generand milioane de infectii, sute de mii de decese, supraincarcarea sistemelor si unitatilor sanitare si pacienti cu nevoi speciale de ingijire, atat intraspitaliceasca cat si post externare sau doar la domiciliu [1].
Caracteristicile initiale ale COVID-19 au fost furtuna de citokine si sindromul de detresa respiratorie acuta (ARDS); unii pacienti fiind asimptomatici, in timp ce altii se recupereaza mai greu, ca urmare a simptomelor progresive cu tendinta de agravare, necesitatea internarii lor in unitati de terapie intensiva si nevoia de asistenta pentru ventilatie [1].
COVID-19 este cauzat de sindromul respirator acut sever Coronavirus-2 (SARS-CoV-2).
SARS-CoV-2 intra in celule prin receptorul de intrare ACE2, activeaza macrofagele alveolare si neutrofilele, crescand astfel, inflamatia si permeabilitatea vasculara [1, 2]. Raspunsul imun activeaza celulele si caile inflamatorii si duce la furtuna de citokine [1, 2]. Pacientii cu COVID-19, care prezinta si simptome severe, au niveluri semnificativ mai ridicate ale citokinelor plasmatice pro-inflamatorii (IL-2, IL-6 , TNF-α) [1, 3]. Cele mai frecvente manifestari ale COVID-19 sunt opacitatile pulmonare in geam mat evidentiabile la examenul radiologic al toracelui (cest X-ray), furtuna de citokine si sindromul de detresa respiratorie acuta [1, 2, 3] . Raspunsul imun exagerat ramane principala cauza de morbiditate si mortalitate [1]. Prevenirea sau buna gestionare a starii inflamatorii pare sa fie cheia succesului la pacientii cu COVID-19.
Terapia cu fotobiomodulare sau Photo biomodular therapy (PBMT) reprezinta o optiune terapeutica asociata, ce a demonstrat deja efecte antiinflamatorii, analgezice, antiedematoase, sustinand astfel, procesul de vindecare a ranilor si a leziunilor musculoscheletale [1, 4, 5].
PBMT utilizeaza sursa de lumina neionizanta, non termica din spectrul vizibil si infrarosu (IR) cu lungime de unda 600-1200 nm, cu rol de reducere a inflamatiei si de potentare a procesului de vindecare [1, 5]. In categoria PBMT se include si terapia cu laser de joasa putere (low level laser therapy sau LLLT), laserul rece si laser terapie de biostimulare [1, 5]. Lumina se aplica prin tegument si se adreseaza tesuturilor deteriorate sau inflamate; energia luminii absorbite de catre fotoreceptorii celulari declanseaza o cascada de reactii fotochimice intracelulare care amelioreaza activitatea celulara si accelereaza procesul de vindecare a tesutului [1, 4, 5, 6].
Studiul efectuat pe modele experimentale arata ca PBMT prezinta efecte celulare si moleculare la numeroase niveluri, incluzand atat contracararea furtunii citokinelor, cat si a celei de bradikinina, conducand la scaderea nivelurilor interleukinelor proinflamatorii (nivelul de IL-1B, IL-6, expresia ARNm-MIP2), prostaglandinelor si TNF- α si la cresterea nivelurilor citokinelor antiinflamatorii (IL-10) [1, 7]. Sub actiunea PBMT scade permeabilitatea capilarelor pulmonare, se activeaza macrofagele, celulele T si creste influxul de neutrofile, scade depunerea de colagen [1]. PBMT este un factor major implicat in contracararea proceselor ce au loc la nivel pumonar, ca raspuns la agresiunea virala [1].
Mai mult, un studiu recent efectuat, arata ca pacientii care au beneficiat de patru sesiuni efectuate zilnic de laser terapie de biostimulare printr-un laser Mulltiwave Loched System (MLS), care a vizat tesutul pulmonar, au prezentat modificari ale valorilor elementelor sanguine, ale imaginilor pulmonare pe radiografia de torace, ale nivelurilor de saturatie cu oxigen (pulsoximetrie) si ale valorilor probelor functionale pulmonare, corelate cu diagnosticul de pneumonie [1]. S-au subliniat astfel, imbunatatiri ale indicatorilor functionali pulmonari: SMART-COP, BCRSS, RALE si CAP-chestionar privind pneumonia dobandita in comunitate [1].
Pacientii studiului tratati cu PBMT au prezentat recuperare rapida, nu au necesitat admiterea in terapie intensiva si nici ventilatie mecanica si nu au raportat sechele pe termen lung, la 5 luni dupa tratament, prin comparatie cu grupul de control, dintre care 60% au necesitat internare in unitatea de terapie intensiva, pentru ventilatie mecanica si 40% dintre acestia au prezentat mortalitate globala si sechele pe termen lung [1]. Prin urmare s-a emis concluzia ca utilizarea PBMT reprezinta un tratament cu potential de siguranta si eficienta privind imbunatatirea satrii clinice la pacientii cu pneumonie COVID-19 [1].
La fel, rezultatele studiilor preliminare, comunicate in literatura de specialitate subliniaza avantajele utilizarii fotobiomodularii ca metoda adjuvanta (PBMT), ca fiind benefica pentru evolutia favorabila la pacientii cu pneumonie COVID-19, cu referire atat la starea clinica a acestora, cat si la valorile analizelor de laborator, a saturatiei in oxigen a sangelui periferic, a modificarii imaginilor surprinse la examenul radiologic al toracelui, cat si a valorilor probelor functionale respiratorii [1, 8, 9, 10]. Este mentionata inclusiv renuntarea la ventilator pentru cazurile internate in unitatea de terapie intensiva [1].
Echipamentul cu laser, mai exact, laserul Multiwave Locked System sau Laser- MLS, utilizat pentru administrarea PBMT este aprobat, disponibil si accesibil, regasindu-se deja in clinicile de de medicina fizica si reabilitare medicala si in cele de terapia durerii [1]. Laserul MLS creste numarul de fotoni care patrund in tesuturi pe unitate de timp, ceea ce va permite tratarea tesuturilor aflate in profunzime, precum cel pulmonar, mai eficient si in interval de timp mai scurt [1].
Mecanismul de actiune aflat la baza efectelor antiinflamatorii ale laserului MLS, consta in cresterea productiei de NLRP 10, un puternic inhibitor al inflamasomilor (sunt oligomeri citosolici multiproteici ai sistemului imunitar innascut, responsabili pentru activarea raspunsurilor inflamatorii) [1, 11]. Activarea inflamasomului promoveaza scindarea proteolitica; conducand in final la moartea celulara, diferit fata de apoptoza, cat si la maturarea si secretia citokinelor proinflamatorii interleukina 1β (IL-1β) și interleukina 18 (IL-18) [1, 11]. Prezenta NLRP 10, inhiba conversia pro-IL 1β si pro-IL 18 in IL1β si IL-18, care blocheaza productia multor alte citokine si mediatori de inflamatie [1, 11]. PBMT a fost utilizata pentru tratarea tulburarilor respiratorii, precum pneumonia, astmul bronsic si bronhopneumopatia cronica obstructiva (BPOC), indiferent de varsta [1].
Studiile clinice efectuate la peste 1000 pacienti au demonstrat efecte pozitive ale PBMT asupra evolutiei afectiunilor pulmonare, inclusiv a duratei de recuperare, scaderea necesarului terapiei medicamentoase, ameliorarea simptomatologiei respiratorii, imbunatatirea parametrilor, respectiv a valorilor indicatorilor examenului radiologic, imunologic si ai profilului sanguin [1].
Cunoasterea si intelegerea mecanismelor de actiune, cat si datele obtinute si experienta clinica acumulata pana in prezent, sunt in masura sa recomande PBMT in combaterea COVID-19, in contextul in care nu exista la momentul actual o terapie eficienta si disponibila publicului, pe scara larga [1, 7, 8, 9, 12, 13]. Se sugereaza faptul ca PBMT reprezinta o solutie fezabila pentru reducerea inflamatiei, a furtunii de citokine si astfel, a manifestarilor patologiei pulmonare; putand fi usor de aplicat, cu un cost redus, la un numar suficient de mare de persoane [1].
In cele ce urmeaza, voi face referire la unul dintre aceste studii clinice, realizat in scopul evaluarii rezultatelor evolutiei starii pacientilor cu penumonie acuta si COVID-19, dupa aplicarea PBMT; aprecieri realizate, atat din punct de vedere obiectiv, cat si subiectiv [1].
B. Despre studiu
a. Pacienti si metoda
Studiul clinic preliminar s-a desfasurat in conditii de spitalizare, in Lowell General Hospital (Massachusetts, USA), in perioada martie-mai 2020, reprezentand un proiect paralel, cu privire la evaluarea efectelor PBMT asupra pneumoniei COVID-19 (identificator ClinicalTrials.gov: NCT04391712) [1]. Administratia SUA pentru Alimente si Medicamente (FDA) a evaluat laserul echipat cu scaner MLS ca fiind un dispozitiv de risc nesemnificativ [1].
Pacientii au fost repartizati in grupul PBMT (asistenta medicala standard plus PBMT asociata) sau in grupul de control (asistenta medicala standard); studiul fiind desfasurat in mod deschis [1].
Criteriile de includere au fost: infectia SARS-CoV-2 confirmata prin recoltare pe tampon nazofaringian si testare RT-PCR si functie pulmonara afectata, ce necesita administrarea de oxigen, precum si capacitatea pacientilor de a adopta si mentine pozitia in asezat sau pozitia de decubit ventral (pozitie pronata ori cu fata in jos si capul sprijinit pe maini sau antebrate) pentru a facilita aplicarea PBMT [1].
Criteriile de excludere au inclus pacientii care au necesitat utilizarea ventilatorului, cei cu tulburari autoimune sau afectiuni inflamatorii care nu au legatura cu COVID-19 si sarcina [1].
b. Echipamente si prototcol
Laserul echipat cu scanner MLS, utilizat pentru PBMT presupune existenta a doua surse de laser, clasificate ca fiind de clasa IV si care emit doua lungimi de unda diferite dar apropiate, in spectrul infrarosu (808 nm si 905 nm) [1]. Pulsul MLS este compuns din doua lungimi de unda care functioneaza simultan si sincron [1].
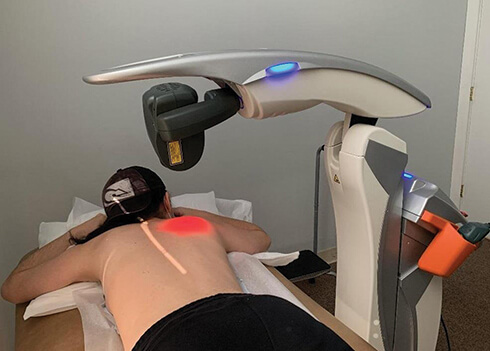
Scanerul este pozitionat la 20 cm desupra tegumentului, conform instructiunilor producatorului [1]. Fiecare arie pulmonara a fost scanata timp de 14 minute, de la apex spre baza, pe o suprafata de 250 cm2, aplicarea realizandu-se la nivelul toracelui posterior (cu pacientul aflat in decubit ventral, cu capul spijinit pe maini pentru protractie scapulara maxima si o buna penetrabilitate) [1].
Doza utilizata a fost de 7,18 J/cm2 si o energie totala de 3590 J [1].
Tratamentul s-a desfasurat zilnic, timp de 4 zile consecutiv [1].
Figura 1. Pacient aflat in decubit ventral, cu capul sprijinit pe maini [1].
c. Obtinerea datelor
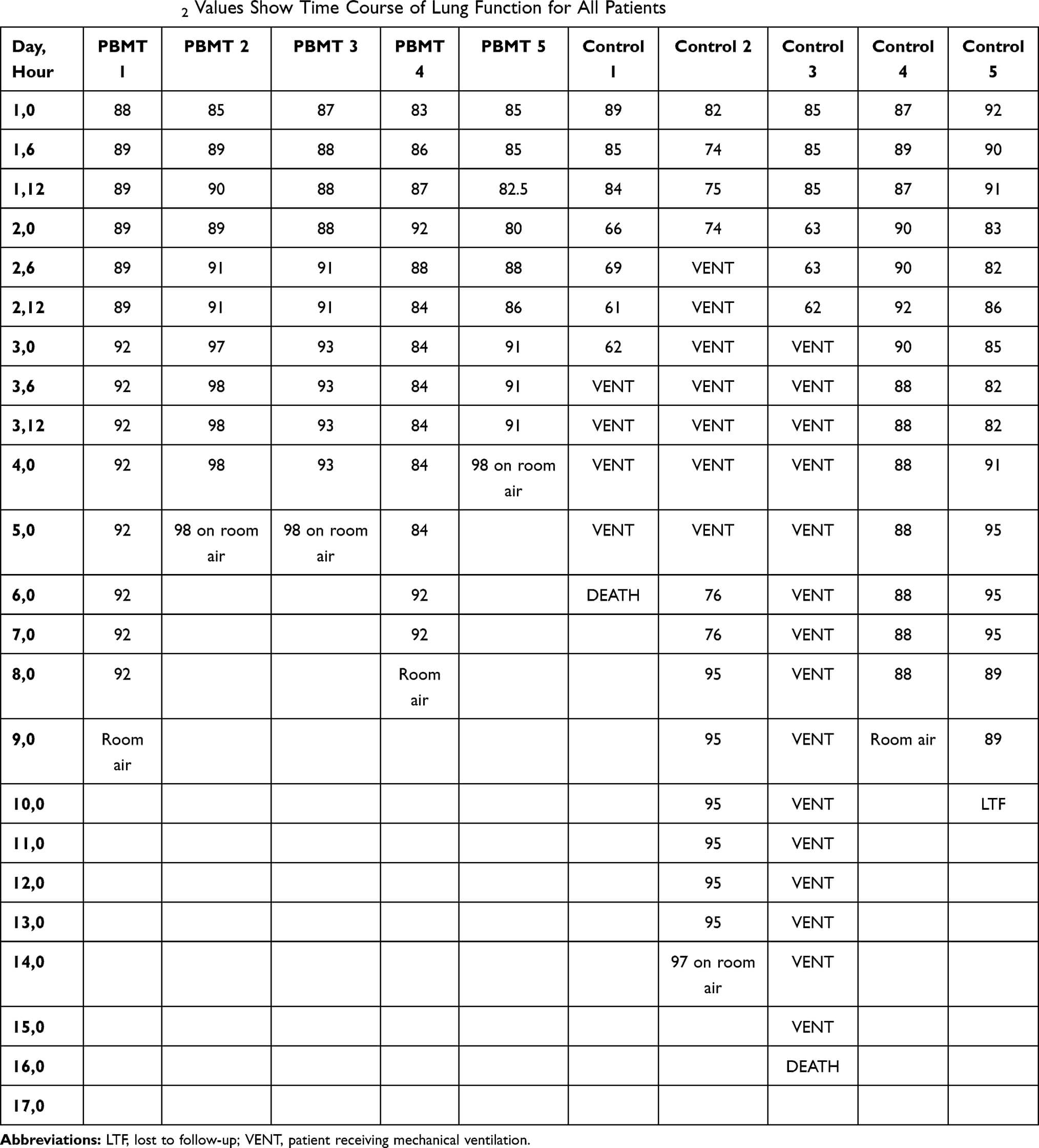
Evaluarea raspunsului fata de tratamentul aplicat s-a realizat pe baza aprecierii evolutiei urmatorilor parametri: (1). starea clinica a pacientului (s-a utilizat scorul privind severitatea pneumoniei SMART-COP); (2). statusul respirator la pacientii cu COVID-19 (s-a utilizat scala de severitate respiratorie Brescia-COVID-19 ce apreciaza starea respiratorie, frecventa respiratiilor, presiunea partiala a oxigenului in sangele arterial PaO2 sau saturatia periferica a oxigenului SpO2 si radiografia toracica BCRSS); (3). scorul subiectiv obtinut prin aplicarea CAP (un instrument de evaluare a pneumoniei dobandite in comunitate, cu referire la simptomele respiratorii si la starea de bine resimtita de pacient); (4). radiografia toracelui (chest X ray) pentru evaluarea radiografica a edemului pulmonar si s-a utilizat scala de evaluare a radiografiei toracale numita radiographic assessment of lung edema (RALE); care apreciaza statusul pulmonar si evolutia imaginii de sticla mata la nivelul pulmonar [1].
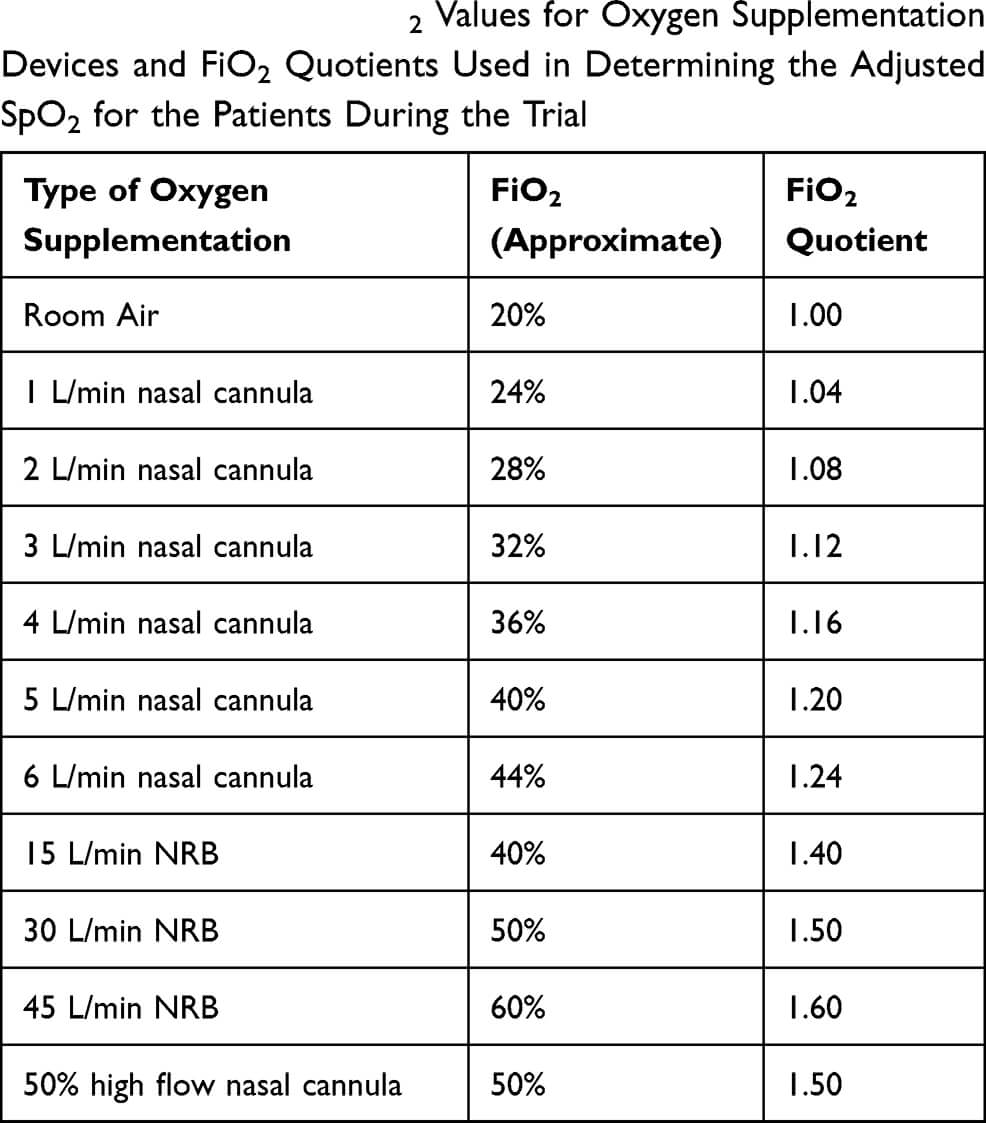
In vederea estimarii abilitatii fiecarui pacient de a se oxigena sau pentru aprecierea functiei pulmonare, s-a utilizat saturatia periferica raportata la fractiunea de oxigen inspirat (SpO2/FiO2) [1].
Valorile hemoleucogramei complete, a proteinei C reactive, electrolitilor si albuminei au completat tabloul evaluativ al pacientilor cu infectie COVID-19, spitalizati pe perioada efectuarii studiului [1].
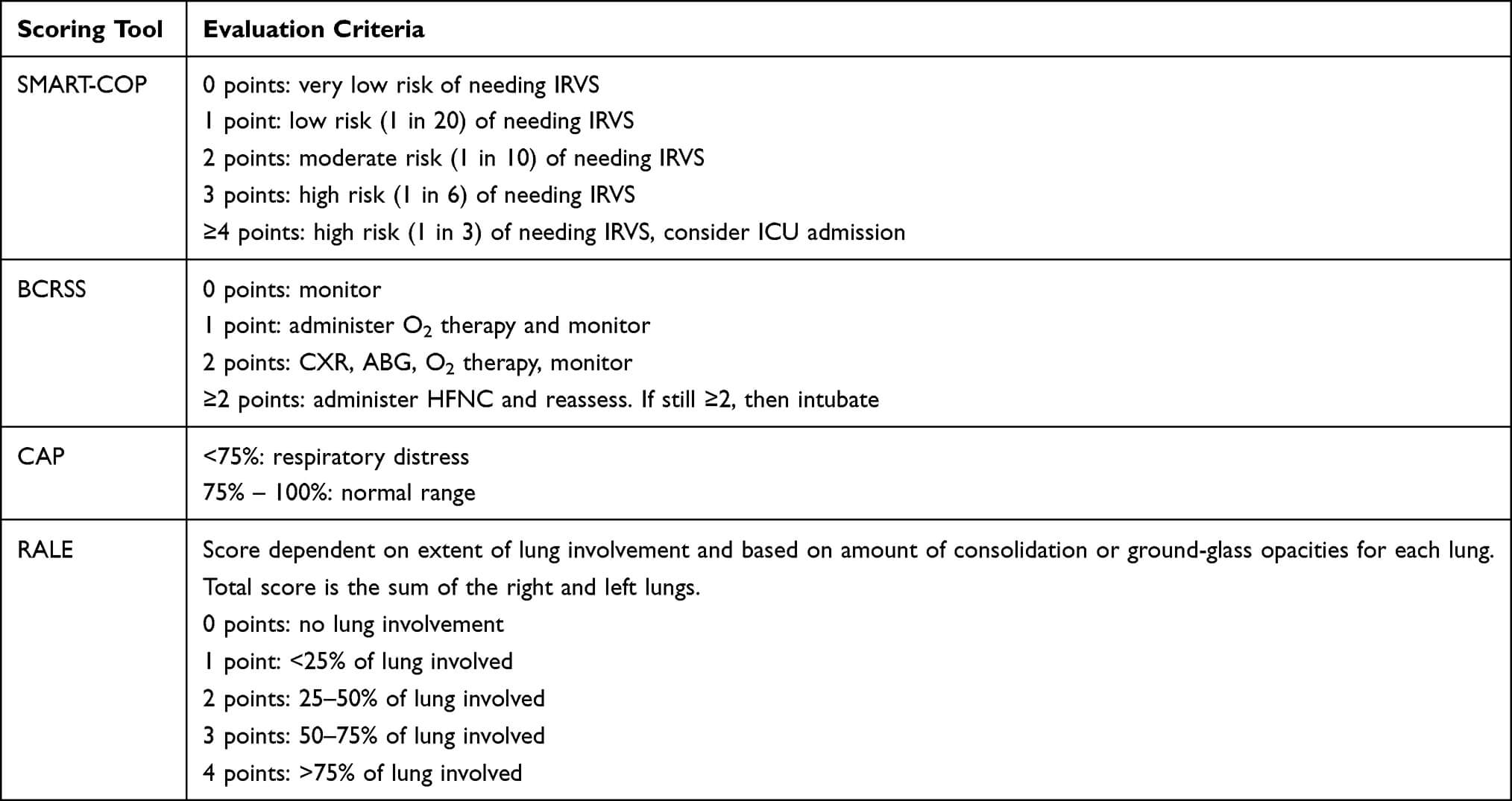
Tabelul 2. In acest tabel se remarca cum modificarile inregistrate in cadrul grupului PBMT releva scoruri imbunatatite semnificativ cu privire la SMART-COP, BCRSS, CAP si RALE, fara ca sa existe insa modificari semnificative statistic si in cadrul grupul de control [1].
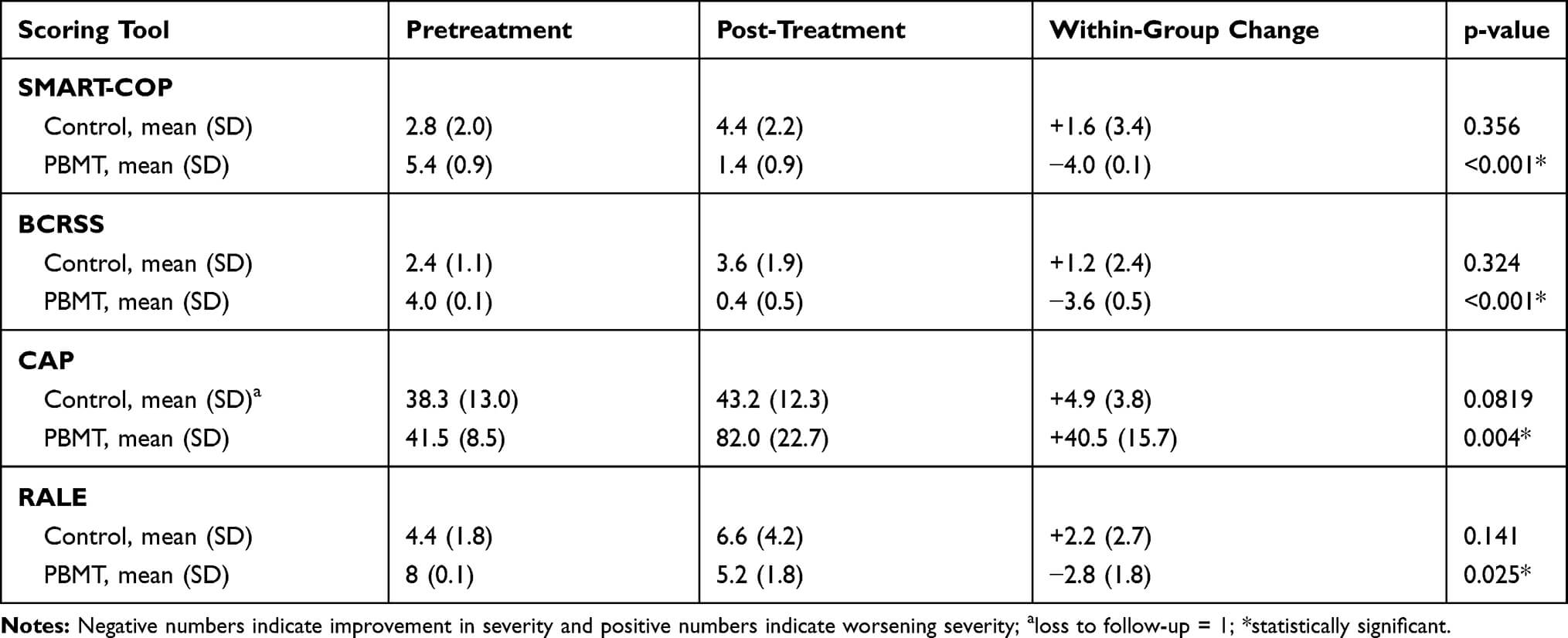
Tabelul 3. Acest tabel permite comparatia valorilor, cu privire la scorurile obtinute dupa tratament intre grupurile studiate. Releva valori imbunatatite semnificativ cu referire la SMART-COP, BCRSS, CAP si RALE in grupul PBMT [1].
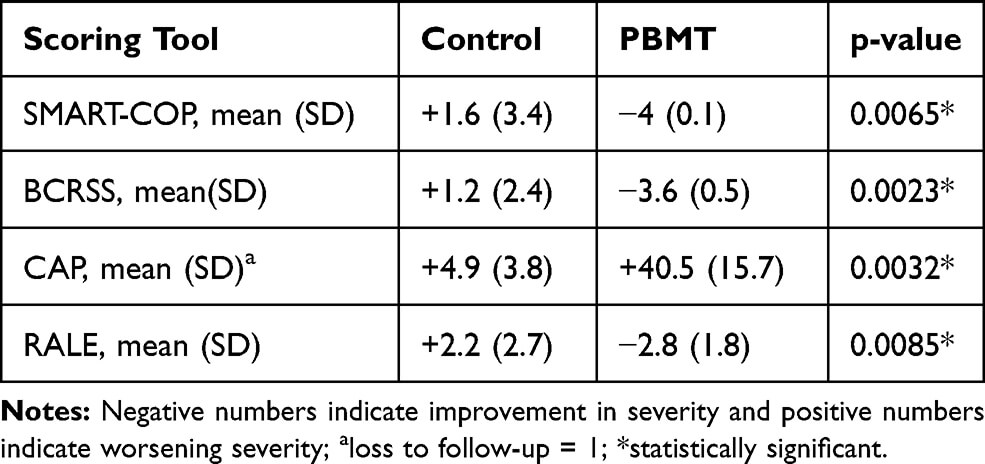
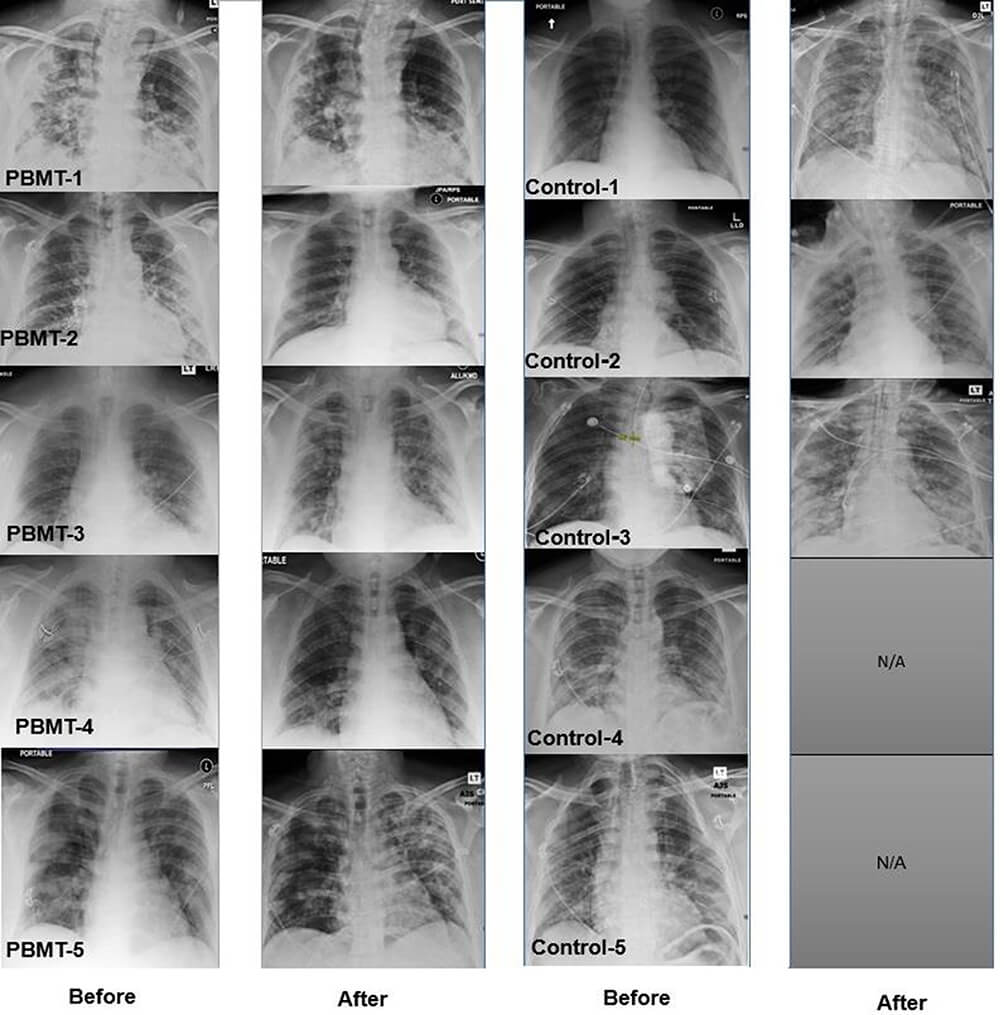
Figura 2. Radiografiile pulmonare demonstreaza imbunatatirea vizibila a imaginilor in grupul ce a beneficiat de PBMT si o inrautatire in grupul de control (prin consolidarea imaginilor de sticla mata) [1].
Tabelul 4. In acest tabel se regaseste comparatia intre valorile parametrilor hematologici inainte si dupa tratament in cadrul celor doua grupuri [1].
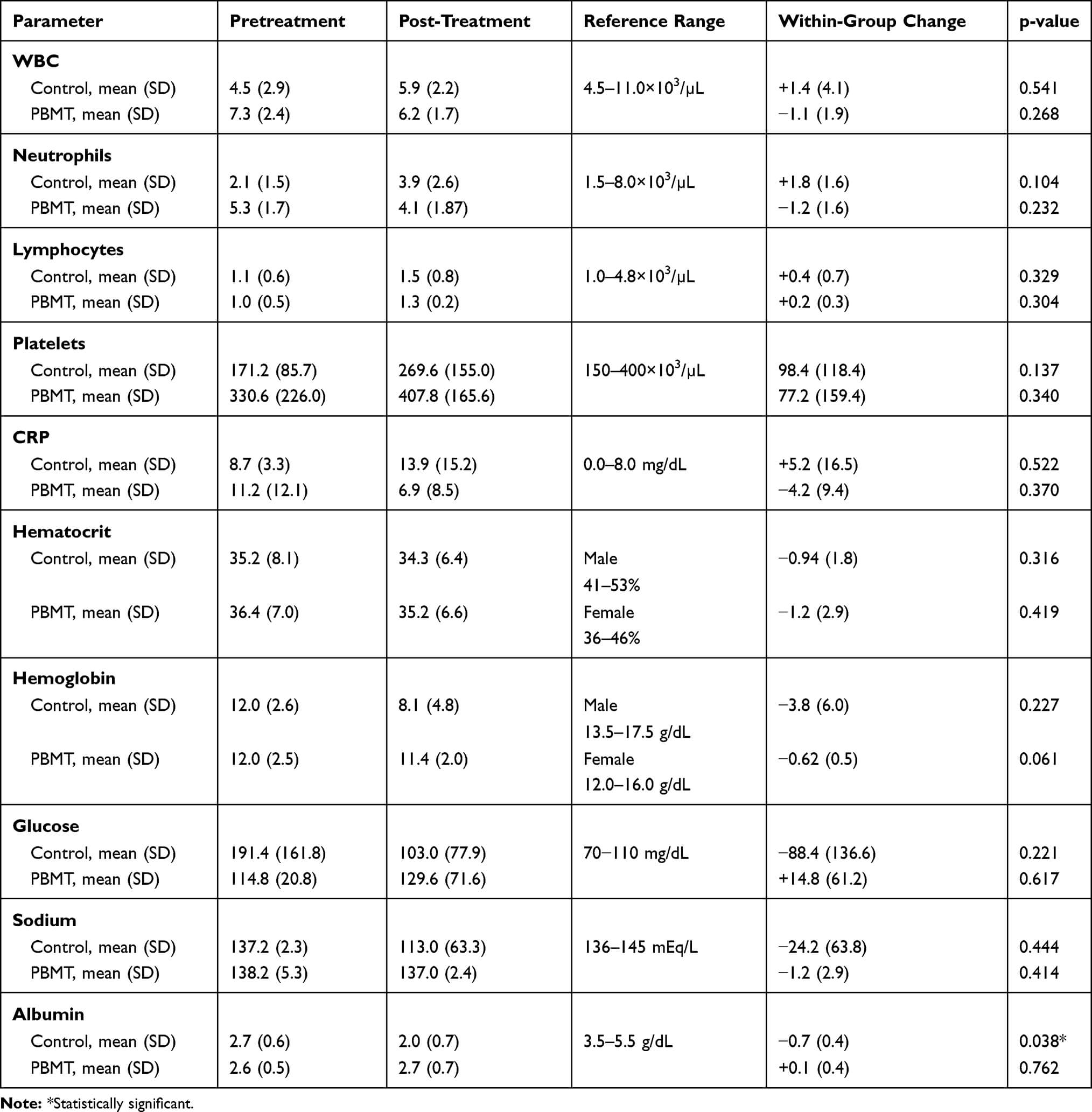
In plus, rezultatele analizelor de laborator nu au aratat mari diferente intre cele doua grupuri, cu exceptia albuminei care a scazut semnificativ in randul pacientilor din grupul de control. Restul valorilor s-au mentinut in limite normale, atat pre, cat si post tratament, la ambele grupuri [1].
Tabelul 5. Valorile aproximative ale FiO2 utilizate pentru dispozitivele de suplimentare cu oxigen si gradientul FiO2 utilizat pentru determinarea nivelului ajustat al SpO2 pentru pacienti pe durata desfaurarii studiului (saturatia periferica raportata la fractiunea de oxigen inspirat: SpO2/FiO2) [1].
D. Comentarii
E. Concluzie
E. Bibliografie
RECUPERARI DE SUCCES

PROGRAMEAZA-TE PENTRU O CONSULTATIE
Pentru ca orice tratament in clinica noastra este bazat pe un diagnostic si se face sub urmarire medicala, pentru evaluarea permanenta a evolutiei.PROGRAMEAZA-TE
PROGRAMEAZA-TE
LA O CONSULTATIE
Vezi aici modalitatile de programare si localizarea clinicii
SOLICITA O PROGRAMARE